Virtsarakon syöpä ei ole syöpätyyppi, josta puhumme yhtä paljon kuin esimerkiksi keuhkosyöpä, rintasyöpä tai melanooma, mutta se on itse asiassa neljänneksi yleisin syöpä amerikkalaisilla miehillä ja yhdeksäs yleisin amerikkalaisilla naisilla. Tautien torjunnan ja ehkäisyn keskusten tietojen mukaan yli 55 000 miestä ja 17 000 naista saa virtsarakon syövän Yhdysvalloissa vuosittain. Näistä lähes 16 000 - yli joka neljäs - kuolee pahanlaatuisuuden vuoksi.
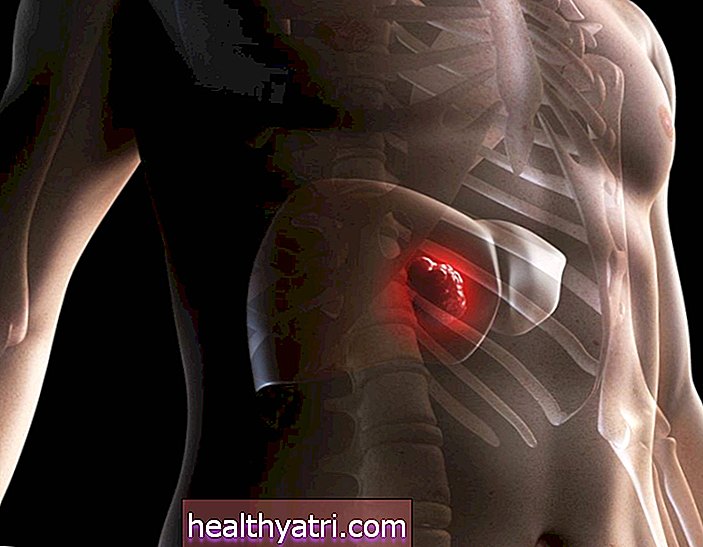
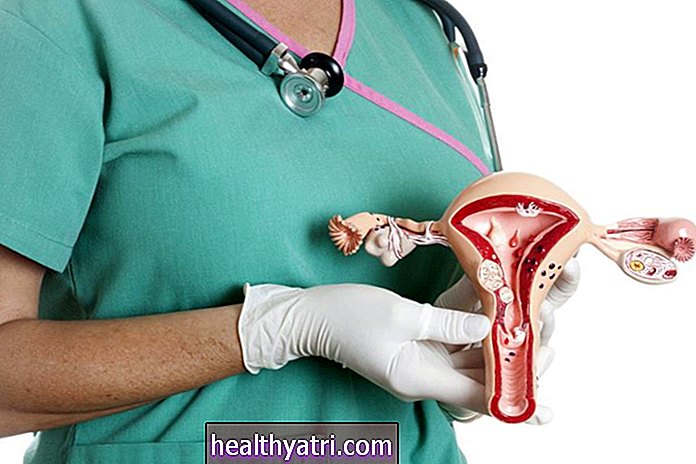
John Fedele / Getty ImagesYleisintä virtsarakon syöpätyyppiä kutsutaan siirtymävaiheen solukarsinoomaksi (TCC). Tunnetaan myös nimellä uroteliaalinen karsinooma (UCC), TCC syntyy virtsateiden sisäpinnasta, jota kutsutaan sopivasti siirtymävaiheen uroteeliksi.
TCC voi kehittyä kudoksessa mistä tahansa traktaalista, mukaan lukien:
- Munuaisten sivuontelo (munuaisissa oleva ontelo)
- Virtsaputki (munuaisten ja virtsarakon yhdistävät putket)
- Virtsarakon sisempi vuori
- Virtsaputki (putki, josta virtsa poistetaan kehosta)
- Urachus (virtsarakon ja merivoiman välinen sikiökanavan jäännös)
TCC: tä pidetään toiseksi yleisimpänä munuaissyövän syynä, kun kyseessä on munuaissinus.
Merkit ja oireet
TCC: n oireet vaihtelevat kasvaimen sijainnin mukaan. Ne muistuttavat usein vakavan munuaisinfektion oireita, jolloin henkilö kokee tuskallista virtsaamista ja alaselän / munuaiskipua. Koska tauti jäljittelee niin monia muita mahdollisia syitä (mukaan lukien kystiitti, eturauhanen infektio ja yliaktiivinen virtsarakko), diagnoosit tehdään yleensä, kun syöpä on edistyneempi.
Samanaikaisesti TCC on hitaasti kehittyvä syöpä, jonka latenssiaika on jopa 14,5 vuotta, National Cancer Institutein mukaan. Aikaisemmassa, syöpää edeltävässä vaiheessa oireet voivat usein olla epämääräisiä tai olemattomia. Tyypillisesti vain, kun pahanlaatuisuus on edennyt, monet enemmän ilmaisimia ilmaantuvat.
Näistä syistä 89% diagnooseista tehdään yli 50-vuotiailla miehillä. Näistä 20 prosentilla diagnosoidaan vaiheen III syöpä, kun taas lähes joka neljännellä on metastaattinen sairaus (missä syöpä on levinnyt muihin kehon osiin).
Taudin vaiheesta riippuen TCC: n oireita voivat olla:
- Näkyvä veri virtsassa (karkea hematuria)
- Kivulias tai vaikea virtsaaminen (dysuria)
- Toistuva virtsaaminen
- Voimakas halu virtsata, mutta kyvyttömyys tehdä niin
- Kylkikipu selän toiselle puolelle hieman kylkiluiden alapuolelle
- Väsymys
- Painonpudotus
- Ruokahalun menetys
- Korkea kuume ja runsas hikoilu
- Turvonneet alaraajat (turvotus), yleensä myöhemmässä vaiheessa
Syyt ja riskitekijät
Ihmiset olettavat usein, että virtsarakon tai munuaisten syöpä johtuu altistumisesta myrkkyihin, olipa kyse sitten saastuneesta vedestä tai ruoassamme olevista kemikaaleista. Suurimmaksi osaksi näin ei ole. Vaikka toksiinit liittyvät ehdottomasti TCC: n kehittymiseen, ne ovat useimmiten tyyppejä, joita hengitämme pitkään.
Tärkein näistä on tupakansavu. Itse asiassa yli puolet kaikista miesten ja miesten TCC-diagnooseista liittyy voimakkaaseen tupakointiin. Lisäksi taudin riski ja vaihe näyttävät olevan suoraan yhteydessä tupakoivien vuosien määrään ja tupakoinnin päivittäiseen tiheyteen.
New Yorkin Memorial Sloan-Kettering Cancer Center -tutkimuksen mukaan tupakoitsijoiden virtsarakon syöpä ei ole vain yleisempää, vaan yleensä invasiivisempaa kuin tupakoimattomilla.
Tämän yhdistyksen syy ei ole täysin selvä, mutta jotkut ovat olettaneet, että pitkäaikainen altistuminen tupakansavulle aiheuttaa kromosomimuutoksia epiteelikudoksissa, mikä aiheuttaa vaurioita ja syöpiä. Riskin katsotaan olevan suurin henkilöillä, jotka tupakoivat yli 15 savuketta päivässä.
Muita TCC: n riskitekijöitä ovat:
- Vanhempi ikä, noin 90 prosenttia tapauksista esiintyi yli 55-vuotiailla
- Miehenä oleminen johtuu suurelta osin aktiivisista androgeenireseptoreista (miespuolinen sukupuolihormoni), joilla on keskeinen rooli TCC: n kehittymisessä
- Valkoisuutesi on kaksinkertainen riski verrattuna afrikkalaisiin amerikkalaisiin ja latinoihin
- Perheen genetiikka, erityisesti mutaatiot, jotka liittyvät Cowdenin tautiin (PTEN-geeni), Lynchin oireyhtymään (HPNCC-geeni) tai retinoblastoomaan (RB1-geeni)
- Lihavuus, riski kasvaa 10-20 prosenttia
- Työpaikalla altistuminen aromaattisille amiineille, joita käytetään väri- ja painoteollisuudessa sekä kumin, nahan, maalin ja tekstiilituotteiden valmistuksessa
- Aikaisempi solunsalpaajahoidon Cytoxan (syklofosfamidi) käyttö
- Diabeettisen Actos-lääkityksen (pioglitatsoni) käyttö yli vuoden ajan
- Aristolokiinihappoa (tunnetaan myös nimelläPin Yinperinteisessä kiinalaisessa lääketieteessä)
Diagnoosi
Yleisesti ottaen TCC: n ensimmäinen diagnostinen indikaatio on veri virtsassa. Joskus se ei ole näkyvissä, mutta se voidaan helposti havaita virtsa-analyysissä (virtsatesti).
Virtsasytologiaa voidaan käyttää myös syöpäsolujen etsimiseen virtsasta, vaikka tämä on vähemmän luotettava diagnoosimuoto. Sitä vastoin uudemmilla tekniikoilla voidaan tunnistaa proteiinit ja muut virtsassa olevat aineet, jotka liittyvät TCC: hen. Näitä ovat testit, jotka tunnetaan yleisesti nimellä Urovysion ja Immunocyt. Bladderchek-niminen kotitesti on jopa reseptilääke, joka voi havaita NMP22-proteiinin, jota tavallisesti esiintyy korkeammilla tasoilla ihmisillä, joilla on virtsarakon syöpä.
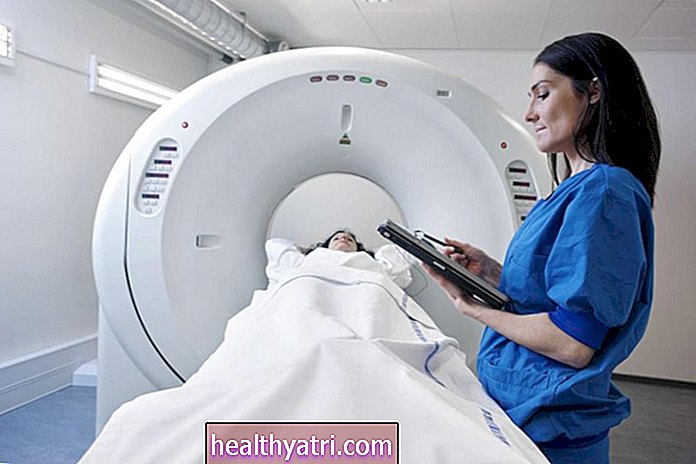
Nykyinen diagnoosin kultastandardi on kystoskopialla saatu biopsia. Kystoskooppi on pitkä taipuisa putki, joka on varustettu mikrokameralla ja joka työnnetään virtsaputkeen virtsarakon tarkastelemiseksi. Biopsia sisältää epäilyttävän kudoksen uuttamisen patologin tutkittavaksi.
Käytetyn kystoskoopin tyypistä riippuen toimenpide voidaan suorittaa paikallispuudutuksessa. Ei ole harvinaista käyttää yleisanestesiaa miehillä, koska toimenpide voi olla erittäin tuskallinen, kun otetaan huomioon, että urean virtsaputki on pidempi ja kapeampi kuin naisilla.
Syöpävaihe
Jos syöpädiagnoosi tehdään, onkologi luokittelee pahanlaatuisuuden vaiheittain. Lääkäri tekee sen käyttämällä TNM-pysäytysjärjestelmää, joka kuvaa alkuperäisen kasvaimen koon ("T"), syövän tunkeutumisen läheisiin imusolmukkeisiin ("N") ja etäpesäkkeiden laajuuden ("M").
Luokittelun tarkoituksena on määrittää sopiva toimintatapa, jonka tarkoituksena ei ole syövän ali- tai liiallista hoitoa. Näiden havaintojen perusteella lääkäri vaiheistaa taudin seuraavasti:
- Vaihe 0 on silloin, kun on todisteita esisyöpästä, mutta ilman imusolmukkeiden osallistumista tai etäpesäkkeitä.
- Vaihe I määritellään syövän leviämisellä epiteelivuoresta sidekudokseen juuri alapuolella, mutta ei imusolmukkeiden osallisuutta tai etäpesäkkeitä.
- Vaihe II on silloin, kun syöpä on levinnyt edelleen alla olevaan lihaskerrokseen, mutta ei ole kulkenut elimen seinämän läpi. Silti imusolmukkeiden osallistumista tai etäpesäkkeitä ei havaita.
- Vaihe III on, kun syöpä on kasvanut elinseinän ulkopuolelle, mutta ei ole levinnyt läheisiin imusolmukkeisiin.
- Vaihe IV on, kun syöpä on joko levinnyt kaukaisiin elimiin, levinnyt läheisiin imusolmukkeisiin tai molempiin.
Lavastus antaa myös lääkärille ja yksilölle paremman käsityksen eloonjäämisajoista. Näitä lukuja ei ole kivitetty, ja jotkut pitkälle edenneen syöpäpotilaat voivat saavuttaa täydellisen remission diagnoosista riippumatta.
Tästä huolimatta aikaisempi diagnoosi liittyy melkein aina parempiin tuloksiin. Virtsarakon syövän viiden vuoden suhteellinen eloonjäämisaste American Cancer Society -tietojen mukaan SEER-tietokanta seuraa viiden vuoden suhteellista eloonjäämisastetta riippuen siitä, kuinka pitkälle syöpä on diagnoosissa. SEER-tietokanta ei kuitenkaan ryhmittele syöpiä TNM-vaiheiden (vaihe 1, vaihe 2, vaihe 3 jne.) Mukaan. Sen sijaan se ryhmittelee syövät paikallisiin, alueellisiin ja kaukaisiin vaiheisiin:
Paikallinen: Ei ole merkkejä siitä, että syöpä olisi levinnyt virtsarakon ulkopuolelle. Virtsarakon syövässä in situ, viiden vuoden eloonjäämisaste on noin 90% ja se on noin 70% paikallisessa taudissa.
Alueellinen: Syöpä on levinnyt virtsarakosta läheisiin rakenteisiin tai imusolmukkeisiin. Viiden vuoden eloonjäämisaste on noin 36%.
Kaukana: Syöpä on levinnyt kaukaisiin kehon osiin, kuten keuhkoihin, maksaan tai luihin. Viiden vuoden eloonjäämisaste on noin 5%.
Virtsarakon syöpälääkärin keskusteluopas
Hanki tulostettava opas seuraavalle lääkärisi vastaanotolle, jotta voit kysyä oikeita kysymyksiä.
_2.jpg)
Lähetä itsellesi tai rakkaallesi.
KirjauduTämä lääkärikeskusteluopas on lähetetty osoitteeseen {{form.email}}.
Tapahtui virhe. Yritä uudelleen.
Hoito lähestyy
TCC: n hoito riippuu suurelta osin taudin vaiheesta, syövän leviämisen laajuudesta ja mukana olevien elinten tyypistä. Jotkut hoidot ovat suhteellisen yksinkertaisia, korkealla parantumisasteella. Toiset ovat laajempia ja saattavat vaatia sekä ensisijaista että liitännäishoitoa (toissijaista). Heidän joukossa:
- Vaiheen 0 ja I kasvaimet, jotka eivät ole vielä saavuttaneet lihaskerrosta, voidaan usein ajella pois elektrokautilaitteella, joka on kiinnitetty kystoskoopin päähän. Menettelyä voidaan seurata lyhyellä kemoterapiakurssilla. Bacillus Calmette-Guérin (BCG) -nimellä tunnetulla rokotteella tehdyt immunoterapiahoidot voivat myös vähentää uusiutumisriskiä kahdessa kolmesta tapauksesta.
- Vaiheen II ja III syöpiä on vaikeampaa hoitaa. Ne edellyttäisivät kaiken vahingoittuneen kudoksen laajan poistamisen. Virtsarakon tapauksessa se voi vaatia kirurgisen toimenpiteen, joka tunnetaan radikaalisena kystektomiana, jossa koko virtsarakko poistetaan. Osittainen kystektomia voidaan suorittaa pienissä kourallisissa vaiheen II tapauksissa, mutta ei koskaan vaihetta III. Kemoterapiaa voidaan antaa joko ennen leikkausta tai sen jälkeen, suurelta osin kasvaimen koosta riippuen. Säteilyä voidaan käyttää myös adjuvanttiterapiana, mutta sitä ei koskaan käytetä yksinään.
- Vaiheen IV syövistä on vaikea päästä eroon. Kemoterapia säteilyllä tai ilman sitä on tyypillisesti ensilinjan hoito kasvainten koon pienentämiseksi. Useimmissa tapauksissa leikkaus ei pysty poistamaan kaikkea syöpää, mutta sitä voidaan käyttää, jos se voi pidentää ihmisen elämää ja elämänlaatua.
Lääkehoidot
Perinteisiä kemoterapialääkkeitä, kuten metotreksaattia, vinblastiinia, doksorubisiinia ja sisplatiinia, käytetään yleisesti yhdistelmähoidossa. Ne ovat sytotoksisia (eli myrkyllisiä eläville soluille) ja toimivat kohdistamalla nopeasti replikoituvat solut, kuten syöpä. Tämän toiminnan seurauksena ne voivat myös tappaa terveitä soluja, jotka replikoituvat nopeasti, kuten luuytimessä, hiuksissa ja ohutsuolessa.
Uudempien sukupolvien lääkkeet, kuten Opdivo (nivolumabi), Yervoy (ipilimumabi) ja Tecentriq (atetsolitsumabi), toimivat eri tavoin stimuloimalla immuunijärjestelmää taistelussa syöpää vastaan. Nämä niin kutsutut monoklonaaliset vasta-aineet ruiskutetaan elimistöön ja etsivät välittömästi syöpäsoluja, sitoutuvat niihin ja antavat muiden immuunisolujen hyökkäyksen.
Tämä kohdennettu immunoterapiamuoto voi kutistaa kasvaimia ja estää syövän etenemisen. Niitä käytetään ensisijaisesti pitkittyneiden, toimintakyvyttömien tai metastaattisten TCC-potilaiden elämän pidentämiseen. Näiden immuunijärjestelmää stimuloivien lääkkeiden yleisimpiä haittavaikutuksia ovat:
- Väsymys
- Hengenahdistus
- Nivel- tai lihaskipu
- Vähentynyt ruokahalu
- Ihottuma
- Ripuli
- Yskä
- Ummetus
- Ihottuma tai kutiava iho
- Pahoinvointi
Opdivon ja Yervoyn yhdistelmä on saanut viime vuosina suosiota edistyneen TCC: n tapauksissa. Hoito annetaan laskimoon 60 minuutin aikana, yleensä kahden viikon välein. Annostus ja taajuus riippuvat suurelta osin siitä, miten syöpä reagoi hoitoon ja sivuvaikutusten vakavuudesta.
Ehkäisy
TCC: n ehkäisy alkaa tekijöistä, joita voit hallita. Näistä savukkeet ovat edelleen keskeinen painopiste. Tosiasiat ovat yksinkertaisia: virtsarakon syöpä on nykyään toiseksi yleisin tupakointiin liittyvä pahanlaatuisuus keuhkosyövän takana. Lopettaminen ei ainoastaan vähennä merkittävästi ihmisen TCC-riskiä, mutta se voi estää syövän uusiutumisen onnistuneesti hoidetuilla.
Lopettaminen voi olla vaikeaa ja vaatii usein useita yrityksiä, mutta useimmat vakuutussuunnitelmat kattavat nykyään osan tai kaikki tupakoinnin lopettamisen hoidon kustannuksista.
Muut muutettavissa olevat tekijät voivat myös vaikuttaa riskin pienenemiseen. Eräässä 10 vuoden tutkimuksessa, johon osallistui 48 000 miestä, havaittiin, että niillä, jotka joivat päivittäin 1,44 litraa vettä (noin kahdeksan lasillista), oli vähemmän virtsarakon syöpää kuin niillä, jotka joivat vähemmän. Vaikka löydöksissä on edelleen merkittäviä rajoituksia (kun otetaan huomioon, että muita tekijöitä, kuten tupakointi ja ikä, ei otettu mukaan), vuoden 2012 meta-analyysi ehdotti, että nesteen saanti tarjosi suojaavan edun erityisesti nuoremmilla miehillä.
Vaikka pelkkä veden juominen ei voi poistaa tupakoinnin seurauksia, se täsmentää terveellisten elämäntapavalintojen edut, joihin kuuluu asianmukainen nesteytys ja jäsennelty painonpudotusohjelma, jos liikalihavia.